Page 177 - Best Practice Oral Presentation SP Sharing2025
P. 177
D5
เครื่องมือวิจัย
1. แนวทางป้องกันการติดเชื้อในกระแสเลือดที่สัมพันธ์กับการใส่สายสวนหลอดเลือดส่วนกลางใน
หอผู้ป่วยวิกฤตทารกแรกเกิด โรงพยาบาลพระปกเกล้า ตรวจสอบความตรงตามเนื้อหาโดยผู้เชี่ยวชาญ 3 ท่าน
ตามแบบประเมิน AGREE II ปรับปรุงตามคำแนะนำของผู้เชี่ยวชาญ
2. แบบฟอร์มการเฝ้าระวังการติดเชื้อในโรงพยาบาลฯ และแบบประเมินการปฏิบัติตามแนวทางฯ
ตรวจสอบความตรงตามเนื้อหา (CVI) โดยผู้เชี่ยวชาญ 3 ท่าน ได้ค่า CVI 0.98 และ 0.95 ตามลำดับ
วิธีเก็บข้อมูล แบ่งเป็นกลุ่มทารกที่ได้รับการดูแลก่อนและหลังการพัฒนาแนวทางฯ นำสู่การปฏิบัติ
ในหอผู้ป่วยวิกฤตทารกแรกเกิดตั้งแต่1 กันยายน 2566 ถึง 31 พฤษภาคม 2567
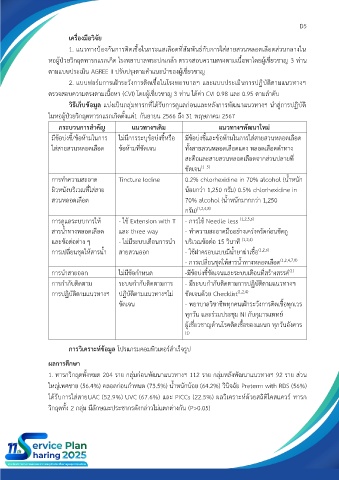
กระบวนการสำคัญ แนวทางฯเดิม แนวทางฯพัฒนาใหม่
มีข้อบ่งชี้/ข้อห้ามในการ ไม่มีการระบุข้อบ่งชี้หรือ มีข้อบ่งชี้และข้อห้ามในการใส่สายสวนหลอดเลือด
ใส่สายสวนหลอดเลือด ข้อห้ามที่ชัดเจน ทั้งสายสวนหลอดเลือดแดง หลอดเลือดดำทาง
สะดือและสายสวนหลอดเลือดจากส่วนปลายที่
(1–5)
ชัดเจน
การทำความสะอาด Tincture Iodine 0.2% chlorhexidine in 70% alcohol (น้ำหนัก
ผิวหนังบริเวณที่ใส่สาย น้อยกว่า 1,250 กรัม) 0.5% chlorhexidine in
สวนหลอดเลือด 70% alcohol (น้ำหนักมากกว่า 1,250
กรัม) (1,2,4,8)
การดูแลระบบการให้ - ใช้ Extension with T - การใช้ Needle less (1,2,5,6)
สารน้ำทางหลอดเลือด และ three way - ทำความสะอาดมืออย่างเคร่งครัดก่อนขัดถู
และข้อต่อต่าง ๆ - ไม่มีระบบเตือนการนำ บริเวณข้อต่อ 15 วินาที (1,2,4)
การเปลี่ยนชุดให้สารน้ำ สายสวนออก - ใช้ฝาครอบแบบมีน้ำยาฆ่าเชื้อ (1,2,6)
- การเปลี่ยนชุดให้สารน้ำทางหลอดเลือด (1,2,4,7,8)
(1)
การนำสายออก ไม่มีข้อกำหนด -มีข้อบ่งชี้ชัดเจนและระบบเตือนที่สร้างสรรค์
การกำกับติดตาม ระบบกำกับติดตามการ - มีระบบกำกับติดตามการปฏิบัติตามแนวทางฯ
การปฏิบัติตามแนวทางฯ ปฏิบัติตามแนวทางฯไม่ ชัดเจนด้วย Checklist (1,2,4)
ชัดเจน - พยาบาลวิชาชีพทุกคนเฝ้าระวังการติดเชื้อทุกเวร
ทุกวัน และร่วมประชุม NI กับกุมารแพทย์
ผู้เชี่ยวชาญด้านโรคติดเชื้อของแผนก ทุกวันอังคาร
(1)
การวิเคราะห์ข้อมูล โปรแกรมคอมพิวเตอร์สำเร็จรูป
ผลการศึกษา
1. ทารกวิกฤตทั้งหมด 204 ราย กลุ่มก่อนพัฒนาแนวทางฯ 112 ราย กลุ่มหลังพัฒนาแนวทางฯ 92 ราย ส่วน
ใหญ่เพศชาย (56.4%) คลอดก่อนกำหนด (73.5%) น้ำหนักน้อย (64.2%) วินิจฉัย Preterm with RDS (56%)
ได้รับการใส่สายUAC (52.9%) UVC (67.6%) และ PICCs (22.5%) ผลวิเคราะห์ด้วยสถิติไคสแควร์ ทารก
วิกฤตทั้ง 2 กลุ่ม มีลักษณะประชากรดังกล่าวไม่แตกต่างกัน (P>0.05)